Malaria in Indien: 1951-1977
Dieses Kapitel beschreibt die historische Entwicklung hin zur aktuellen Sichtweise der Malariaproblematik, sowie der in der Vergangenheit gegen die Malaria getroffenen Massnahmen und verwendeten Medikamente.
2.1. Die Evolution der Malaria
2.2. Eine Krankheit verändert
die Menschheit
- 2.2.1. Sichelzellenanämie
- 2.2.2. Andere durch
Malaria beeinflusste Erbeigenschaften
2.3. Eine rätselhafte Krankheit
- 2.3.1. China
- 2.3.2. Kleinasien und Indien
- 2.3.3. Griechenland
- 2.3.4. Römisches Reich
- 2.3.5. Europa
- 2.3.6. Nord- und Südamerika
- 2.3.7. Australien
- 2.3.8. Vermutungen und Theorien
2.4. Heilung aus Südamerika
- 2.4.1. Ein falscher Name
- 2.4.2. Teufelspulver
- 2.4.3. Chinin
- 2.4.4. Tonic Water
- 2.4.5. Die Eroberung der Welt
- 2.4.6. Ein Monopol auf Chinarinde
- 2.4.7. Eine Ära geht zu Ende
2.5. Der Beginn des Verstehens
- 2.5.1. Laveran entdeckt
den Erreger der Malaria
- 2.5.2. Sir Ronald Ross findet
den Überträger der Malaria
- 2.5.3. Das Bild klärt sich
2.6. Neue Medikamente
aus dem Chemielabor
2.7. Im Kampf gegen
Mücken und Parasiten
- 2.7.1. DDT
- 2.7.2. Die WHO will die Malaria
ausrotten
- 2.7.3. Resistenz bei Stechmücken
- 2.7.4. Das Ende der Ausrottungskampagne
der WHO
- 2.7.4. Rückkehr ins Labor
2.8. Zeittafel zur
Geschichte der Malaria
Zurück zum Inhaltsverzeichnis "Malaria"
Die einzelligen Erreger der Gattung Plasmodium (Malariaerreger) gehören wahrscheinlich zu den ältesten Parasiten des Menschen und seiner Vorfahren. Über ihre Evolution ist wenig bekannt: Plasmodien begannen ihre Entwicklung wahrscheinlich vor mehr als 60 Millionen Jahren im Darmtrakt von Reptilien. Irgendwann gelang diesen Parasiten der Sprung auf Vogel- und Säugetierarten. Mit zunehmender Spezialisierung entstanden Arten, die sich im Blutstrom des Wirtes von dessen roten Blutkörperchen ernährten. In einem weiteren Schritt gelang der Sprung auf blutsaugende Stechmücken das Alter von frühen Moskitos wurde auf 35 Millionen Jahre datiert , die als Überträger des Parasiten von einem Wirt auf den nächsten dienten. Bei der Menschwerdung waren Malariaparasiten ständige Begleiter unserer Vorfahren. Neben den vielen Plasmodienarten, die Affen befallen und teilweise in der Lage sind, Menschen zu infizieren, haben sich die vier Erreger, Plasmodium falciparum, Plasmodium malariae, Plasmodium ovale und Plasmodium vivax auf die Menschheit spezialisiert. [Reader, 1997, S. 258]
Die Geschichte der Auseinandersetzung zwischen diesen Plasmodienarten und einer zunehmend über mehr Erkenntnisse verfügenden, an den Parasiten aber noch immer leidenden Menschheit, ist Gegenstand der folgenden Abschnitte.
Zurück zur Orientierung "Geschichte"
Obwohl die Malaria immer ihre Opfer unter den Menschen forderte, war sie unter den prähistorischen Sammlergesellschaften keine herausragende Krankheit. Die Zahl der Mitglieder einer solchen Menschengruppe war für das Ausbrechen einer Epidemie zu klein. Hinzu kommt, dass die Jäger und Sammler oft von einem Ort zum anderen zogen und damit die Gebiete einer möglichen Ansteckung hinter sich liessen.
Diese Ausgangslage änderte sich mit der neolithischen Revolution vor rund 10'000 Jahren: Durch das Aufkommen von Ackerbau und Viehzucht kam es zu einer Bevölkerungszunahme, welche die Verbreitung ansteckender Krankheiten, darunter auch der Malaria, förderte. Eingriffe in die Umwelt, wie Rodungen für den Ackerbau, schafften neue Brutstätten für Stechmücken und sorgten damit auch zu einer Zunahme der Anophelesmücken. Die mit dem Ackerbau verbundene Sesshaftigkeit förderte das immer erneute Aufflammen von Epidemien und die von den Menschen erbauten Häuser schufen für die blutsaugenden Anophelesweibchen ideale Ruheplätze fern von Fressfeinden und nahe der Nahrungsquelle.
Als Folge der zunehmenden Sterblichkeit durch die Malaria und andere Krankheiten, begann sich das Verhalten der nun sesshaften Menschen zu verändern. Diese Veränderung beruhte wohl nur teilweise auf einer bewussten Verhaltensumstellung, vielmehr wurden die Überlebenschancen derjenigen erhöht, die aus Zufall eine günstige Verhaltensweise pflegten. Diese wurde an die Kinder weitergegeben und avancierte aufgrund der fehlenden Konkurrenz zur Verhaltensnorm.
Neben der Entwicklung alternativer Verhaltensformen hatte die Malaria aber auch tieferreichende Veränderungen der damaligen Menschen zur Folge. Der Genbestand der von der Malaria betroffenen Völker wurde nachhaltig verändert. Eine dieser Veränderungen betrifft die Sichelzellenanämie, die auch als erste genetische Antwort auf die Verhaltensevolution des Menschen beschrieben wurde. [Lafferty-2; Reader, 1997, S. 260]
Zurück zur Orientierung "Geschichte"
Die Sichelzellenanämie ist eine unter grossen Teilen der schwarzafrikanischen Bevölkerung und deren Nachkommen weit verbreite Erbkrankheit. In den USA etwa leidet einer von 400 Afroamerikanern unter dieser Krankheit, die auf einem einzigen Aminosäureaustausch im Hämoglobin (verantwortlich für den Sauerstofftransport) der roten Blutzellen beruht: In der beta-Kette des Hämoglobins wird eine Glutaminsäure durch Valin ersetzt. Sinkt beispielsweise durch körperliche Anstrengung der Sauerstoffpartialdruck im Blut eines Sichelzellenpatienten, d.h. nimmt der Sauerstoffgehalt im Verhältnis zum Kohlendioxidgehalt ab, kann sich die Gestalt des sonst als runde Scheibe auftretenden roten Blutkörperchens sichelartig verformen. Diese Verformung löst eine Kettenreaktion aus: Die sichelförmigen Blutzellen werden schneller abgebaut, was langfristig zu Anämie (Blutarmut) und allgemein physischer Schwäche führt. Die Sichelzellen verklumpen und verstopfen kleine Blutgefässe. Schmerzen und Fieber, ja sogar Gehirnschäden mit Lähmungserscheinungen und Herzversagen, sowie weitere Organschäden, wie etwa Lungenentzündungen, Rheumatismus oder Nierenversagen, können als mögliche Folgen auftreten. Zusätzlich wird durch eine Anhäufung der Sichelzellen die Milz geschädigt. All diese Symptome führen zu einer verminderten Lebensqualität und in vielen Fällen zum vorzeitigen Tod.
Beispiel aus GhanaWährend meiner Lehrtätigkeit in Ghana 1995-1996 zählte ein Sichelzellenpatient zu meinen Schülern. Der betroffene Zweitklässler hatte eine Klassenwiederholung hinter sich, litt an mittelschweren Konzentrationsstörungen und konnte neuen Schulstoff nur erschwert aufnehmen. Neben den mentalen Einschränkungen litt der Schüler unter einer mangelnden Feinmotorik, einem schleppendem Gang und Atemnot bei mässiger körperlicher Anstrengung. Der schulische Fortschritt wurde durch häufige Abwesenheit infolge von Krankheit und Arztbesuchen zusätzlich erschwert. |
In welchem Zusammenhang steht aber diese Erbkrankheit nun mit der Malaria? Um diese Frage zu beantworten ist ein Blick in die Genetik nötig. In der menschlichen Zelle werden genetische Informationen (Gene) normalerweise, mit Ausnahme der Gene auf den Geschlechtschromosomen des Mannes, in zweifacher Kopie, auch Allel genannt, auf einem Chromosomenpaar gespeichert, wobei sich diese beiden Allele leicht unterscheiden können. Bei der Sichelzellenanämie bewirkt nun ein verändertes Allel den Ausbruch der Krankheit, allerdings nur, wenn beide Allele die Veränderung aufweisen (sogenannte Homozygotie). Weist eine Person sowohl eine normales als auch eine verändertes Allel auf, erkrankt sie nicht, obwohl bei einem grossen Sauerstoffmangel einige der oben beschriebenen Symptome auftreten können. Dieser äusserst selten auftretende Nachteil wird aber durch einen durch die abweichende Genetik bedingten Überlebensvorteil mehr als wettgemacht: eine erhöhte Resistenz gegen die von Plasmodium falciparum ausgelöste Malaria. Dieser Vorteil ist derart gross, dass ein unverhältnismässig grosser Bevölkerungsanteil in Schwarzafrika Träger des Sichelzellengens ist. [Campbell, 1997, S. 278-279] Grund für die erhöhte Resistenz ist die Tendenz der vom Parasiten befallenen roten Blutkörperchen, in die Sichelzellenform überzugehen. Dadurch werden die roten Blutkörperchen schneller durch das Immunsystem ausrangiert als dies bei der Normbevölkerung der Fall ist, jedoch nicht so schnell wie bei den roten Blutkörperchen von homozygoten Sichelzellengenträgern. Dadurch fehlt Plasmodium falciparum die für einen im roten Blutkörperchen stattfindenden Entwicklungsschritt notwendige Zeit. [Edmundson, 1992]
Zurück zur Orientierung "Geschichte"
Nebst der Sichelzellenanämie beeinflusst die Malaria eine Reihe von weiteren Erbeigenschaften menschlicher Gemeinschaften. So fehlt beispielsweise das Blutgruppenmerkmal des Duffy-Antigen, welches dem Parasiten das Eindringen in die roten Blutkörperchen wesentlich erleichtert und damit die Wahrscheinlichkeit einer Infektion durch Plasmodium vivax erhöht, in den Bevölkerungen Westafrikas fast vollständig. Im Gegensatz zur Sichelzellenanämie birgt die Abweichung beim Duffy-Antigens zumindest keine bekannten Nachteile in sich. Der Sichelzellenanämie ähnlich ist die in Neu Guinea auftretende Ovalozytosis, bei der homozygote Träger aber schon im Mutterleib absterben, und die heterozygoten Trägern einen gewissen Schutz gegen Plasmodium falciparum-Infektionen verleiht. [Lafferty-2; WHO, 1997, S. 20]
Bei der ebenfalls verbreiteten Thalassämie dauert die Produktion von fötalen Hämoglobin weit ins Kindesalter hinein an. Dadurch weisen Betroffene einen geringeren Wert an der normalerweise in Erwachsenen auftretenden Hämoglobinvariante auf. Während homozygote Träger die aus einer Thalassämie folgenden Konsequenzen meist nicht überleben, wird das Wachstum von Plasmodium falciparum in heterozygoten Trägern verzögert. [Edmundson, 1992]
Zurück zur Orientierung "Geschichte"
Obwohl sich die Anfänge der wahrscheinlich aus den heissfeuchten Gebieten Afrikas stammenden Malaria im Dunkel der Geschichte verlieren, sind aus verschiedenen Kulturen Hinweise auf die Krankheit erhalten geblieben. Neben archäologischen Funden, wie mehr als 3000 Jahre alte ägyptische Mumien, welche das für Malaria typische Zeichen einer vergrösserten Milz aufweisen und in Herz- und Lungenproben aufgefundenen Malariaantigenen in Mumien aus einem Zeitraum von 3200-1300 v. Chr. [Sherman, 1998, S. 3] geben zahlreiche Schriftstücke aus verschiedenen Kulturen Zeugnis nicht nur von der Krankheit mit ihren Merkmalen, sondern auch von Behandlungsmethoden und möglichen Ursachen.
Zurück zur Orientierung "Geschichte"
Schon der Klassiker der chinesische Medizin, Nei Chin, wahrscheinlich für den "Gelben" Kaiser HUANG TI (2700 v. Chr.) geschrieben, stellt eine Verbindung zwischen Drei- respektive Viertagefieber und der Vergrösserung der Milz her. Die klassischen Malariasymptome Kopfschmerzen, Schüttelfrost und Fieber werden drei Dämonen zugeschrieben, von denen der erste einen Hammer trägt, der zweite einen Eimer voll Wasser und der dritte einen Ofen. [Sherman, 1998, S.3] Trotz dieser wenig wissenschaftlichen anmutenden Erklärungen der Malaria, entwickelten die Chinesen mit einer Tinktur aus Artemisia annua einer dem Wermut verwandten Pflanze das erste gut verträgliche und zuverlässig wirkende Heilmittel, Qing hao' su (Artemisinin), welches erstmals 168 v. Chr. schriftlich erwähnt wird. Mehr als 2'000 Jahre sollten vergehen, bevor es der chinesischen Akademie für Militärwissenschaften gelingen sollte, Derivate des Hauptwirkstoffes Artemisinin herzustellen. In den letzten Jahren stiess Artemisinin auch vermehrt auf das Interesse westlicher Chemiemultis wie etwa Novartis. [Die Welt, 13.01.1999; Houghton, 1999]
Zurück zur Orientierung "Geschichte"
Auch in den medizinischen Werken der Babylonier und Assyrer ist ausdrücklich von Wechselfieber die Rede: so etwa auf in der Bibliothek von Ashurbanipal (ca. 2000 v. Chr.) gefundene Lehmtafeln. Ein Indiz dafür, dass die Gebiete des Euphrat und Tigris bereits vor 4000 Jahren Malariagebiete waren. Der ägyptische Papyrus Ebers (ca. 1570 v. Chr.) erwähnt Milzvergrösserung und Fieber, sowie eine Reihe von Behandlungen gegen solche Krankheiten. In der indische Ayurveda, Teil der Athatvaveda (1500-800 v. Chr.), findet sich eine umfassende Abhandlung über die Heilkunst, in der die Malaria als "Königin der Krankheiten" bezeichnet wird, die durch tägliche oder im Abstand von drei Tagen wechselnd auftretende Anfälle von "heissem und kaltem Fieber" gekennzeichnet sei. Die indischen Ärzte CHARAKA (2. Jh. nach Chr.) und SUSRUTA (4. Jh. nach Chr.) griffen auf das Veda-Werk zurück und brachten Malaria mit Moskitostichen in Zusammenhang. Selbst im Alten Testament ist von "Auszehrung und Fieber" die Rede (Drittes Buch Moses 26,16).
Zurück zur Orientierung "Geschichte"
Wahrscheinlich gelangte die Malaria von Afrika über das Niltal nach Südeuropa, aber auch eine Verbreitung durch den zunehmenden Handel mit Kleinasien ist nicht auszuschliessen. Frühe griechische Gedichte vom Ende des 6. Jh, vor Chr. beschreiben das Wechselfieber, und die Iliade von HOMER (ca. 750 v. Chr.) erwähnt die Malaria ebenso, wie Schriften von ARISTOPHANES (445-385 v. Chr.), ARISTOSTELES (384-322 v. Chr.), PLATO (428-347 v. Chr.) und SOPHOCLES (496-406 v. Chr.). HERODOT (484-425 v. Chr.) beschreibt die auf einer Reise nach Ägypten von der Bevölkerung verwendeten Moskitonetze: "Das Land wird von Schwärmen von Stechmücken befallen, und die Menschen bedienen sich verschiedener Methoden um mit ihnen fertig zu werden... Jedermann ist mit einen Netz ausgestattet, welches er tagsüber zum Fischen gebraucht, nachts über seinem Bett festmacht und darunter schläft. In einen Mantel oder Tuch eingehüllt zu schlafen, hält die Stechmücken nicht fern, aber diese versuchen nicht einmal, durch das Netz zu gelangen." [bednet-1]
Die genauste Schilderung lieferte aber HIPPOKRATES (460-377 v. Chr). Er beschreibt nicht nur detailliert die Regelmässigkeit der Fieberschübe und die umfassenden körperlichen Auswirkungen der Krankheit, sondern stellte auch den Zusammenhang zwischen dem Auftreten der Erkrankung und der Nähe der Sumpfgebiete her. In seinem Werk "Über Luft, Wasser und Ortslagen" schrieb er: "Wenn es keine Flüsse gibt und das Wasser, welches die Menschen trinken, sumpfig, abgestanden und morastig ist, so wird der Körper des Menschen einen aufgetriebenen Bauch und eine vergrösserte Milz aufweisen." [Berenbaum, 1997, S. 330] Die klaren Beschreibungen von Drei- und Viertagefieber in HIPPOKRATES "Buch der Seuchen" lässt wenig Zweifel, dass im 5. Jh v. Chr. sowohl die Malariaerreger Plasmodium malariae als auch Plasmodium vivax in Griechenland verbreitet waren. [Sherman, 1998, S.3] Wie schon HOMER erkennt HIPPOKRATES, dass während der Erntezeit, im Spätsommer und Herbst, wenn Sirius den Nachthimmel dominiert, Fieber und Elend der Ernte auf den Fuss folgten. HIPPOKRATES vermerkt auch, dass die Malaria quartana (Viertagefieber) weniger gefährlich sei als die Malaria tertiana. Allerdings brachte er die Malaria nie mit Stechmücken oder unsichtbaren Tieren in Zusammenhang, sondern schrieb das Wechselfieber einem Ungleichgewicht zwischen den vier Körpersäften Blut, Schleim, sowie schwarzer und gelber Galle zu, welches eine Folge des Gebrauchs von Wasser aus abgestandenen Quellen sei. Da HIPPOKRATES die Malaria maligna (komplizierte Malaria) nicht erwähnt, wird angenommen, das damalige Griechenland habe noch nicht zum Verbreitungsgebiet des Malariaerreger Plasmodium falciparum gezählt. [Sherman, 1998, S. 3]
Zurück zur Orientierung "Geschichte"
Auch im alten Rom war die Malaria spätestens ab dem 200 v. Chr., besonders in der Region Roman Campagna, verbreitet. Darauf weist die Existenz von Tempeln hin, die der Dea Febris, der Fiebergöttin, geweiht waren. Diese missgestaltete Göttin der Malaria wurde als kahlköpfige, alte Hexe mit hervortretenden Adern und geschwollenem Bauch beschrieben. Als Quelle der Ansteckung erkannten die Römer Sumpfgebiete. MARCUS TERRENTIUS VARRO (116-27 v. Chr.) schrieb in seinem Werk "Res Rustica" ("Die Sache des Bauern", also einem Buch über die Landwirtschaft): "Man prüfe auch, ob es dort sumpfigen Boden gibt... denn gewisse winzige, für das Auge nicht sichtbare Tierchen brüten dort und gelangen mit der Luft über Mund und Nase in den Körper, wo sie Krankheiten hervorrufen, die schwerlich zu heilen sind." [Berenbaum, 1997, S. 330]
Zurück zur Orientierung "Geschichte"
Nach dem Niedergang des römischen Reiches finden sich keine verlässlichen Quellen mehr, aber es darf angenommen werden, dass es immer wieder zu Malariaepidemien kam und mit dem Bevölkerungswachstum und einer zunehmenden Reisetätigkeit verbreitete sich die Malaria langsam über ganz Europa. Im 12. Jh. reichten die Malariagebiete von Spanien bis Polen und Russland. Im 15. Jh. galt Wechselfieber als eine häufige Krankheit in Osteuropa. In England waren saisonal auftretende Fieberanfälle im 14., 15. und 16. Jh. verbreitet. Sowohl CHAUCER (1343-1400) als auch SHAKESPEARE (1564-1616) erwähnen die Krankheit. Im 17. und 18. Jh. war die Malaria in England weit verbreitet und wurde von Soldaten und Expeditionsteilnehmern aus Afrika und Indien immer wieder neu eingeschleppt. 1740 führte HORACE WALPOLE das Wort "malaria" in die englische Sprache ein, als er in einem Brief aus Italien von einem "schrecklichen Ding namens Malaria, das Rom jeden Sommer heimsuche und einem töte", schrieb. [Sherman, 1998, S. 4] In Deutschland trat die Malaria in einzelnen Gebieten seit den napoleonischen Kriegen bis zum hin zum zweiten Weltkrieg immer wieder auf. In der etwa 100 km nordöstlich von Bremen gelegenen Stadt Emden wurden 1939 noch 225 Malariafälle verzeichnet. In einigen Gebieten des norddeutschen Tieflandes konnte sich die Malaria bis in die 50er Jahre halten. [Die Welt, 26.01.1999] Im österreichischen Wien wurden noch 1945 Tabletten gegen Malaria an Schulkinder verteilt. [Wien Online] In der Schweiz wurde vor allem die seit etwa 1720 versumpfte Ebene zwischen Glarner Unterland, Walen- und Zürichsee bis zu ihrer Trockenlegung unter H. C. ESCHER VON DER LINTH durch die Linthkorrektur um 1807 von der Malaria heimgesucht.
Zurück zur Orientierung "Geschichte"
In der neuen Welt gibt es keine Zeugnisse für Malaria weder in den medizinischen "Schriften" der Mayas noch der Azteken bevor die europäischen Forscher, Eroberer und Siedler dort eindrangen. Deshalb wird angenommen, dass die Erreger Plasmodium malariae und Plasmodium vivax durch Europäer eingeschleppt wurden. Plasmodium falciparum gelangte wahrscheinlich erst später, durch den Menschenhandel mit Sklaven aus Afrika in die neue Welt. Die Malaria fasste überall dort Fuss, wo Sumpfgebiete vorhanden waren. Berühmte Persönlichkeiten wie GEORGE WASHINGTON, der sich im Alter von 16 Jahren infizierte und bis an seine Lebensende immer wieder Rückfälle erlitt, erkrankten an Malaria. Während des amerikanischen Bürgerkrieges (1860-1865) war Malaria einer der wichtigsten Gründe für einen Spitaleintritt, und die beiden Bürgerkriegsparteien meldeten mehr als 1.2 Millionen Fälle jährlich. [Shell, 1997] Noch 1914 wurden in den USA die Zahl der Malariafälle auf mehr als 600'000 geschätzt. [Malaria Capers]
Zurück zur Orientierung "Geschichte"
Die Malaria wurde wahrscheinlich lange vor der britischen Kolonisation durch Fischer und Händler nach Australien eingeschleppt und fand vor allem in Norden des Kontinents Verbreitung. Noch 1934 kam es in Westaustralien zu einer Malariaepidemie, die fälschlicherweise für eine Grippewelle gehalten wurde und 165 Tote forderte. Seit 1981 gilt Australien als malariafrei. [McConnwell, 1998]
Zurück zur Orientierung "Geschichte"
Am Ende des 18. Jh. war die Malaria auf allen Kontinenten heimisch, die Wissenschaft aber stand vor einem Rätsel. Zwar war in Europa unterdessen ein Heilmittel, das Chinin bekannt, aber über die Ursache der Krankheit konnte nur spekuliert werden. CARL VON LINNÉ (1707-1778) der bekannte schwedische Taxonome, auf den die wissenschaftliche Einteilung der Pflanzen und Tiere zurückgeht, war beispielsweise der Meinung, dass das Trinken von mit feinen Lehmpartikeln versehenem Wasser verantwortlich für die Verstopfung der Milz sei, womit er die gräulich-schwarze Färbung der Organe toter Malariapatienten erklärte. GIOVANNI LANCESIO, ein Italiener, schlug 1717 vor, dass die Malaria durch Stechmücken übertragen werde. Noch über 100 Jahre sollten verstreichen bis die moderne europäische Wissenschaft eine endgültige Antwort auf die Frage nach der Herkunft und der Übertragung der Malaria fand. [Lafferty-2]
Zurück zur Orientierung "Geschichte"
Obwohl die Malaria sehr wahrscheinlich erst durch die Europäer, und damit vergleichsweise spät nach Südamerika gelangte, wurde eines der wichtigsten Malariamittel gerade auf diesem Kontinent entdeckt. Einheimische Peruaner, welche in den mit kaltem Wasser überfluteten Minen der Spanier arbeiteten, nutzten die gelbe Rinde eines Baumes (Cinchona sp.), um den durch die Kälte erzeugten Schüttelfrost zu lindern. Dies brachte einige spanische Ärzte und Jesuitenpriester auf den Gedanken, dass die verwendete Rinde auch gegen den Schüttelfrost, der bei Malariaanfällen auftreten kann, hilfreich sein könnte. Um ihre These zu überpüfen behandelten sie Malariapatienten mit dem Naturheilmittel und fanden ihre Gedankengänge bestätigt. [Sherman, 1998, S. 341; Encarta '97]
Zurück zur Orientierung "Geschichte"
Die Kunde vom Wunderbaum (heute als Cinchona officinalis oder Chinarindenbaum bekannt), einem immergrünen Vertreter der Rubiaceaefamilie, der lorberähnliche Blätter und rosa oder purpurfarbene, fliederähnliche und intensivduftende Blüten besitzt, verbreitete sich rasch. [Encarta '97] Sowohl der wissenschaftliche Name des Baumes als auch die für das Heilmittel verwendete Bezeichnung gehen auf einen Irrtum LINNÉS zurück: Da die spanische Gräfin von CHINCHON anfangs des 16. Jh. sicherlich nicht die erste, dafür aber umso prominentere Patientin war, welcher das Chinin Linderung von der Malaria verschaffte, wurde ihr die Einführung der heilenden Rinde zugeschrieben, obwohl dafür wahrscheinlich der Kardinal JUAN DE LUGO sowie einige Jesuiten verantwortlich waren. LINNÉ benannte den 1638 in Europa eingeführten Baum also nach der spanischen Gräfin, liess dabei aber versehentlich das erste "h" im Namen der Gräfin weg. Er berichtete irrtümlicherweise auch, der indianische Name für den besagten Baum sei "quinquina", was zur späteren Bezeichnung Quinine, respektive Chinin des Heilmittels führte. Im Volksmund aber wurde das Chinin unter Namen wie "Jesuitenpulver", "Kardinalspulver" oder "Peruanische Rinde" bekannt. [Sherman, 1998, S.341-342]
Zurück zur Orientierung "Geschichte"
Trotz der raschen Ausbreitung bereits 1657 gelangte der Baum nach Indien war der Einsatz des Heilmittels umstritten: Zuerst einmal stiess bei den Protestanten die jesuitische "Erfindung" auf Misstrauen. So starb der englische Politiker OLIVER CROMWELL (1599-1658) an Malaria, weil es die Einnahme des "Teufelspulvers" verweigerte. Eine weitere Schwierigkeit lag darin, dass aus mangelnden Kenntnissen ganz verschiedene Baumarten genutzt wurden, solange sie nur eine bitter schmeckende Rinde aufwiesen. Zusätzlich erschwert wurde die Wahl der korrekten Rinde durch den unterschiedlichen Chiningehalt in den verschiedenen Cinchonaarten. Diese Fehler führten zu höchst unterschiedlichen Heilungsraten. Schliesslich gelang es aber, die Rindenprodukte zu standardisieren und die Behandlung setzte sich durch. [Sherman, 1998, S.342] So diente 1775 eine der ersten vom neuen amerikanischen Kongress getätigten Ausgaben in der Höhe von 300 US$ der Beschaffung von Cinchonarinde für die Truppen von GEORGE WASHINGTON. [Lafferty-2]
Zurück zur Orientierung "Geschichte"
Nicht nur die medizinische Behandlung der Malaria machte Fortschritte, auch die chemische Zusammensetzung der Cinchonarinde wurde erforscht. Schon 1816 war GIZE die Extraktion von Chininkristallen aus Baumrinde gelungen. [Kakkilaya-4] Die beiden jungen französischen Chemiker JOSEPH PELLETIER und JEAN BIENAME CAVENTOU isolierten 1820 reines Chinin (ein Alkaloid) und identifizierten es als Hauptwirkstoff. [Forth, 1992, S. 699] Die Verwendung von extrahierten Chinin wurde daraufhin aufgrund der besseren Dosierungsmöglichkeiten zur Standardbehandlung von Malariapatienten und wird bis heute neben weiteren Extrakten wie Chinidin eingesetzt. [Sherman, 1998, S.342]
Zurück zur Orientierung "Geschichte"
2.4.4. Tonic WaterDie meisten Fieber, so glaubte man im 18. Jh, waren eine Folge von Verkrampfungen der Blutgefässe, eine Folge eines allgemein geschwächten Zustandes. Die Cinchonarinde würde diesen Schwächezustand durch die Erhöhung des Tonus der Zirkulation und der Muskeln beheben und wurde deshalb als "tonic" bezeichnet. Dieses "tonic" wurde aufgrund des bitteren Geschmacks zusammen mit Wein verabreicht, aber auch so war es vielen Patienten, wegen des durch den bitteren Geschmack ausgelösten Brechreizes, nicht möglich, das Heilmittel einzunehmen.Ein Rezept von 1781 empfiehlt, eine Unze der besten "Jesuitenrinde" für fünf oder sechs Tage in einer Flasche Branntwein, Gin oder einem anderen hochprozentigen Getränk einzulegen und davon zwei- bis dreimal täglich ein Glas einzunehmen. Eine solche tägliche Dosis (von 1 bis 2 g) Chinin wäre als Vorbeugung gegen Malaria sicherlich wirksam gewesen. Aus diesem wirksamen Getränk scheint der "Gin and Tonic" entstanden zu sein, der sich bei den britischen Kolonialisten grosser Beliebtheit erfreute. Allerdings hat dieses Getränk aufgrund des niedrigen Chiningehaltes (15 mg/l) wenig Wirkung auf eine allfällige Malariainfektion. [Sherman, 1998, S. 342] |
Zurück zur Orientierung "Geschichte"
Die Eigenschaften des Chinins erlaubten es europäischen Siedlern ab dem 18. Jh. sich in Gebieten wie Indien niederzulassen, die vorher aufgrund der Malaria einen hohen Tribut unter den Eroberern forderten, und Plantagen mit Tee, Reis und anderen Produkten für den Weltmarkt anzulegen.
Auch die afrikanische Geschichte geriet unter den Einfluss des Medikamentes. Zwischen 1817 und 1839 starben noch rund die Hälfte der in Sierra Leone stationierten britischen Soldaten an der Malaria. Im Senegal fiel die jährliche Sterberate der französischen Soldaten, die zwischen 1819 und 1838 16.3% betrug, nach der Einführung des Chinins um 1850 auf weniger als 3%. Dadurch wurden die Voraussetzungen für eine Kolonialisierung weiter Landstriche geschaffen.
Selbst in der Geschichte der USA spielte Chinin eine wichtige Rolle. Die Expansion der Siedler nach Westen schritt trotz Malaria rasch voran, dank des geschäftstüchtigen Dr. JOHN SAPPINGTON, der in den 30er und 40er Jahren des 19. Jh. mehr als eine Million Chinintabletten an Siedler verkaufte. Während des amerikanischen Bürgerkrieges von 1861-65 litten über die Hälfte der Soldaten an jährlichen Anfällen der Malaria, die mit insgesamt mehr als 25'000 Kilo Chinin bekämpft wurde. [Malaria Capers; Sherman, 1998, S. 343]
Zurück zur Orientierung "Geschichte"
Die Popularität des Chinins stieg derart an, dass verschiedene Cinchonaarten vom Aussterben bedroht waren. Versuche in der Mitte des 19. Jh. Cinchonaarten auf Plantagen in Indien, Ceylon (dem heutigen Sri Lanka) oder in den niederländischen Kolonien (Indonesien) zu etablieren, scheiterten am niedrigen Chiningehalt der kultivierten Arten. Erst als der in Peru lebende Engländer CHARLES LEDGER 1865 eine grössere Menge von Samen einer speziellen Cinchonasorte nach London schickte, deren Kauf die britische Regierung ablehnte und schliesslich für wenige Gulden in den Besitz der holländischen Regierung überging, war den Kultivierungsversuchen Erfolg beschieden. Die auf Plantagen vor allem in Java angebaute Rinde von Cinchona ledgeriana enthielt bis zu 13% Chinin. Cinchona ledgeriana musste aber, da sie äusserst anfällig war, erst auf die widerstandsfähige Cinchona succirubra aufgeproft werden. 1939 wurden 80% der Weltproduktion von Chinin in holländischen Kolonien erzeugt. [Sherman, 1998, S.342] Ein Umstand, der den irreführenden deutschen Namen "Chinarindenbaum" für die Cinchonaarten erklärt.
Zurück zur Orientierung "Geschichte"
Durch die japanische Besetzung Niederländisch-Indiens zu Beginn des Zweiten Weltkrieges waren diese Hauptproduktionsgebiete plötzlich nicht mehr verfügbar. Die Herstellung von Chininersatzstoffen zum Schutz der eigenen Truppen erhielt sowohl in Deutschland als auch in den USA höchste Priorität und 1944 gelang es den amerikanischen Chemikern ROBERT WOODWARD und WILLIAM DOERING Chinin aus Kohleteer zu synthetisieren. Natürliches Chinin behielt aber seine Bedeutung als Malariamittel, da einige Malariaerreger gegen die künstlich hergestellten Ersatzstoffe Resistenz entwickelten. [Infoplease Encyclopedia]
Zurück zur Orientierung "Geschichte"
Obwohl im 19. Jh. im Bezug auf die Wirksamkeit des Chinins keine Zweifel mehr bestanden, so stellte sich doch immer wieder die Frage nach der Ursache der Malaria. Handelte es sich um giftige Gase aus Sümpfen, pflanzliche oder tierische Abfallprodukte oder gar um Keime, wie sie der Franzose LOUIS PASTEUR (1822-1895) bei seinen Untersuchungen zur Gärung entdeckt hatte? Als 1879 EDWIN KLEBS und CORRADO TOMASSI-CRUDELI erklärten, sie hätten ein stäbchenförmiges Bakterium aus dem Schlamm von als Malariagebiete bekannten Sümpfen, sowie aus dem Urin von Malariapatienten isoliert, den "Bacillus malariae", und damit ein Kaninchen infiziert, welches dann an Malaria erkrankt sei, glaubte man das Rätsel gelöst. [Berenbaum 1997, S. 331]
Nachdem andere Forscher, unter ihnen der Brite PATRICK MANSON (1844-1922), der im Zusammenhang mit der Übertragung der Malaria noch einmal erwähnt werden soll, vergeblich versucht hatten, den "Bacillus malariae" aus dem Blut von Patienten mit Malaria tertiana zu kultivieren, wandte sich die Aufmerksamkeit vom Bakterium den Malariapigmenten zu, einem charakteristischen Zeichen der Malaria, dass vor allem in der vergrösserten Milz und im Gehirn von verstorbenen Malariapatienten gefunden wurde. [Sherman, 1998, S. 4-5]
Zurück zur Orientierung "Geschichte"
Die Frage nach dem Erreger der Malaria wurde schliesslich vom französischen Militärarzt CHARLES L. A. LAVERAN (1845-1922) 1880 geklärt. Er erhielt für seine Entdeckung 1907 den Nobelpreis für Medizin. In einer Rede anlässlich der Preisverleihung vor der schwedischen Akademie der Wissenschaften schilderte er die Umstände, welche zu einem Durchbruch in der Malariaforschung führten [beim folgenden Text handelt es sich um eine gekürzte Übersetzung der Rede]:
1878, nach meiner Ausbildung an der Schule für Militärmedizin in Val de Grâce, wurde ich nach Algerien an das Bône Hospital versetzt. Viele meiner Patienten litten unter Malaria und ich begann mich für diese Krankheit, die ich in Frankreich nur selten beobachtet hatte, zu interessieren.
Zu meinem Aufgabenbereich gehörte auch die Durchführung von Autopsien von Patienten, die an Malaria gestorben waren, und konnte so die "melanemia", d.h. das Vorhandensein von schwarzen Pigmenten im Blut der Opfer studieren. "Melanemia" wurde zuvor schon von verschiedenen Beobachtern beschrieben, aber weder die Häufigkeit dieser Veränderung noch der Grund für die Ursache der Pigmentbildung war bekannt.
Ich beschloss also die Bildung des Pigments, das vor allem in den Kapillaren der Leber und im Gehirn auftrat, im Blut von an Malaria erkrankten Patienten zu untersuchen. In dem untersuchten Blut fand ich Leukozyten, die durch das Pigment mehr oder weniger gefärbt waren. Aber neben den Leukozyten fand ich auch pigmenthaltige kugelförmige Körperchen von verschiedener Grösse, die sich amöbenartig bewegten, frei oder an Erythrozyten geklebt; ausserdem nichtpigmentierte Körperchen, die leichte Flecken in den Erythrozyten verursachten, und schliesslich pigmentierte halbmondartig geformte Elemente, die meine besondere Aufmerksamkeit erregten: Ich ging von der Annahme aus, dass dies die Parasiten seien.
1880 entdeckte ich am Rand der pigmentierten kugelförmigen Körper fadenähnliche Elemente, die Peitschen glichen, mit grosser Lebendigkeit herumhuschten und damit die umliegenden Erythrozyten verdrängten. Von diesem Moment an hatte ich keine Zweifel mehr über die parasitäre Natur der von mir entdeckten Elemente. Die Hauptformen, welche das Hemacytozoon [Malariaerreger, Anm. d. Verfassers] annimmt, beschrieb ich kurz und sandte sie an die Medizinische Akademie und die Akademie der Wissenschaften unter dem Titel 'Die parasitäre Natur der Malariaanfälle, Beschreibung eines neuen, im Blut von Malariapatienten entdeckten Parasiten, Paris 1881'.
Diese ersten Ergebnisse meiner Forschung stiessen auf grosse Ablehnung. Das von mir beschriebene Hemacytozoon, welches ich als Erreger der Malaria erkannte, war einem Bakterium nicht ähnlich. Es trat in einzelnen Formen auf, oder kurz gesagt, es glich keinem bisher bekannten krankheitserzeugenden Mikroorganismus und viele Beobachter fanden es, da sie es nicht klassifizieren konnten, einfacher, seine Existenz anzuzweifeln.
1880 waren die Techniken der Blutuntersuchung leider noch bei weitem nicht perfekt, deshalb mussten für das Studium des Hemacytozoons neue Färbetechniken entwickelt werden. Mit der Zeit wurden mehr und mehr Studien bekannt, die meine Entdeckung bestätigten und gleichzeitig wurden auch endoglobuläre Parasiten, die dem Hemacytozoon ähnelten in verschiedenen Tieren entdeckt. 1889, als das Hemacytozoon in den meisten Malariaregionen gefunden worden war, war es nicht länger möglich seine Existenz oder seine krankheitsverursachende Wirkung zu verleugnen. [BSPE, 1922]
Zurück zur Orientierung "Geschichte"
Mit der Entdeckung des Malariaerregers Plasmodium falciparum durch LAVERAN [Sherman, 1998, S. 5] war zwar die Ursache der Krankheit bekannt, doch deren Übertragung blieb weiterhin unklar. LAVERAN selbst hatte vergeblich versucht, den Parasiten in Luft, Wasser oder Erde zu entdecken. Auch die Kultivierung des Parasiten schlug fehl. LAVERAN schrieb 1894 dazu: "Ich war der Überzeugung, dass der Mikroorganismus ausserhalb des menschlichen Körpers existierte, am wahrscheinlichsten als Parasit von Stechmücken." [BSPE, 1922] Im gleichen Jahr entdeckte der in China arbeitende schottische Arzt PATRICK MANSON beim Studium der Filariose, einem Befall mit haardünnen Fadenwürmern, welcher unter anderem zur Elephantiasis führen kann, dass der Fadenwurm nicht nur in den Körper von Stechmücken gelangen konnte, wenn diese Blut an einem an dieser Krankheit leidenden Patienten saugten, sondern die Würmer in der Stechmücke auch wuchsen und sich sogar vermehrten. Auch MANSON vermutete deshalb, die Malaria würde durch Stechmücken übertragen. Ebenso waren viele der sogenannten primitiven Völker davon überzeugt, dass Mückenstiche die in vielen Fällen noch immer tödlich verlaufende Krankheit mit verursachten: In Suaheli, der wichtigsten Sprache Ostafrikas, werden Malaria und Stechmücken mit dem gleichen Wort "mbu" bezeichnet. In Haussa, einer in Westafrika weit verbreiteten Sprache, heisst Malaria "zazza'bin ciizon sauroo", (zazza'bii = Fieber, sauroo = Stechmücke), d.h. Fieber der Krankheit wird mit Stechmücken in Verbindung gebracht. Viele europäische Wissenschaftler aber hielten die These von LAVERAN und MANSON für unwahrscheinlich. [Berenbaum, 1997, S. 332; Vögele, 1995]
Schon zwei Jahre vorher hatte ein in Indien geborener und tätiger britischer Militärarzt, RONALD ROSS (1857-1932), mit Forschungen zur Übertragung und Bekämpfung der Malaria begonnen. ROSS war es nicht gelungen, die von LAVERAN entdeckten Parasiten im Blut von Malariapatienten zu entdecken und vertrat deshalb eine zeitlang die Meinung, Malaria wäre hauptsächlich eine Infektion des Darmtraktes. 1894 hielt sich ROSS für einige Zeit in London auf, wo er auf MANSON traf, der ihm nicht nur den Malariaparasiten zeigte, sondern ihn auch von seiner Stechmückentheorie überzeugte. ROSS kehrte 1895 nach Indien zurück. Er hatte beschlossen, die Frage nach dem Überträger endgültig zu klären. ROSS stiess bei seinen Forschungen auf zahlreiche technische und personelle Schwierigkeiten. Zwar konnte er Formen des Malariaparasiten im Magen von Stechmücken entdecken, die Malariapatienten gestochen hatten, aber weiter kam er nicht.
Allmählich keimte in ROSS, der trotz der vielen Fehlschläge noch immer an der Stechmückentheorie festhielt, der Gedanke, dass er sich in seiner bisherigen Forschung mit den falschen Stechmückenarten beschäftigt hatte. Tatsächlich hatte Ross bis zu diesem Zeitpunkt vor allem Stechmücken der Gattungen Culex und Aedes untersucht, die nicht Überträger der Malaria sind. Als er sich mit den Anophelesmücken zu beschäftigen begann, machte er am 20. August 1897 eine Entdeckung: Während er den Magen einer Anophelesmücke untersuchte, die vor vier Tagen infiziertes Blut aufgenommen hatte, sah er in seinem Mikroskop eine klare und beinahe kreisförmige Linie, in deren Mitte sich ein Haufen von schwarzen Pigmenten befand.
Am nächsten Tag untersuchte er eine weitere Anophelesmücke, die wie die erste Anophelesmücke am gleichen Patienten gesaugt hatte, wo er dieselbe Beobachtung machte, allerdings mit dem Unterschied, dass die beobachteten Körper grösser waren. Davon überzeugt, die Parasiten würden im Gewebe von Anophelesmücken wachsen schrieb er unter dem Titel "Über besondere pigmentierte Zellen, gefunden in zwei Stechmücken, die Malariablut gesaugt hatten" an das "Britisch Email Journal". ROSS hatte die Oozystenphase des Malariaerregers entdeckt.
Aufgrund einer Versetzung konnte ROSS seine Untersuchungen an den Erregern der menschlichen Malaria nicht fortsetzen. Deshalb beschäftigte er sich mit Plasmodium relictum, einer Art, die Spatzen und Krähen befällt. Im Juni 1898 konnte ROSS die Entwicklung von Sporozoiten in Oozysten beobachten später sollte er Sporozoiten in den Speicheldrüsen der untersuchten Stechmücken finden und es gelang im 21 von 28 gesunden Spatzen durch Moskitostiche zu infizieren. Am 9. Juli schrieb ROSS an MANSON: "Ein einziges Experiment mit Halbmöndchen [gemeint ist der Malariaerreger des Menschen, Anm. d. Verfassers] würde beweisen, dass die Übertragung der menschlichen Malaria mit derjenigen der Vogelmalaria identisch ist." [Sherman, 1998, S. 7-8]
ROSS sollte nie in der Lage sein, dieses Experiment selbst durchzuführen, da er mit zu vielen anderen Aufträgen beschäftigt war und Indien im Februar 1899 für immer verliess. Seine Arbeit jedoch wurde anerkannt: ROSS erhielt 1902 den Medizinnobelpreis für seine Entdeckung des Malariaüberträgers und wurde 1911 zum Sir geadelt. In den folgenden Jahren beschäftigte sich ROSS mit der Malariaprävention in verschiedenen Regionen der Welt und entwickelte mathematische Modelle für die Epidemiologie. [Nobel Lectures, 1999]
Zurück zur Orientierung "Geschichte"
Neben LAVERAN und ROSS trugen zahlreiche weitere Wissenschaftler zum Verständnis der Malaria, ihrer Übertragung und Prävention bei. Der Italiener GIOVANNI BATTISTA GRASSI (1854-1925) stellte 1898 in einem Experiment die Richtigkeit der Vermutung von ROSS fest. Bereits 1885 hatte CAMILLO GOLGI (1843-1926) die Erreger Plasmodium vivax und Plasmodium malariae identifiziert und die asexuelle Entwicklung der Parasiten beschrieben, sowie aufgezeigt, dass der Beginn eines Fieberschubes mit der Zerstörung der roten Blutkörperchen und damit der Freisetzung des Parasiten zusammentraf. 1890 gelang es GOLGI, Plasmodium malariae erstmals im Bild festzuhalten. Plasmodium falciparum wurde von SAKHAROV 1889, sowie MARCHIAFAVA und CELLI 1890 identifiziert. 1891 beschrieb D. L. ROMANOWSKY eine Färbungsmethode zur Identifizierung von Malariaparasiten auf Eosin-Methylenblaubasis, die von RICHARD MAY 1902, GUSTAV GIESMA 1905 und anderen weiterentwickelt wurde und als May-Grünwald-Giemsa Färbemethode noch immer in Gebrauch ist. [Lafferty-3; Sherman, 1998, S. 6] Weitere Forschungstätigkeiten enthüllten den Lebenszyklus der Malariaerreger Schritt für Schritt. (Siehe dazu auch die "Zeittafel zur Geschichte der Malaria") Die Hypnozoitenform der Malariaerreger Plasmodium malariae, Plasmodium ovale und Plasmodium vivax wurden erst 1982 durch BRAY and GARNHAM entdeckt, die damit das Phänomen von Malariarückfällen endgültig klärten.
Zurück zur Orientierung "Geschichte"
Mit der Kenntnis des Erregers, der Möglichkeit diesen mittels des Mikroskops zu beobachten und den neuen Möglichkeiten der sich bildenden chemischen Industrie wandte sich die Forschung, durch das Chininmonopol Hollands motiviert, zunehmend der Entwicklung von neuen Malariamedikamenten zu. Bereits 1928 synthetisierten SCHULEMANN, SCHONHOFER und WINGLER einen Wirkstoff, den sie Plasmoquin nannten.
1930 fanden die Amerikaner MIETSCH, MAUSS und HECHT das Atebrin. Der einzige Treffer in einem ehrgeizigen Projekt, in dessen Verlauf über 14'000 Stoffe auf ihre Wirkung auf Malariaparasiten geprüft wurden. Obwohl Atebrin schwere Nebenwirkungen, wie gelbe Hautverfärbungen, Magen- und Darmbeschwerden und zeitweilige geistige Verwirrung, zeigte und wenig wirksam war, fand es während des Zweiten Weltkrieges breite Verwendung und trug wesentlich zur Verringerung der Malariaerkrankungen bei den in Südostasien eingesetzten Truppen bei. [McConnell, 1998; Kakkilaya-4; Simpson, 1999] KNUNYANTS und CHELINTSEV synthetisierten ebenfalls 1930 das Acriquin. 1934 Jahren schufen Chemiker der deutschen Firma Bayer erstmals das noch heute erhältliche Resochin. [Malaria Capers]
Die Forschung nach Malariamedikamenten anfangs der 40er Jahre diente in Deutschland nicht in erster Linie der Bekämpfung der Malaria in der eigenen Bevölkerung, sondern war ein Versuch, die Forderung nach den während des Ersten Weltkrieges verlorenen Kolonien, vor allem in Afrika, zu legitimieren. Deutschland sollte als Nation erscheinen, welche die afrikanischen Kolonien von der Geissel der Malaria befreit hätte. Federführend in dieser Entwicklung war die Deutsche Gesellschaft für Tropenmedizin, dessen Mitglied PETER MÜHLENS im Auftrag der Firma Bayer jahrelang an der Erprobung von Sontochin (Nivaquine) gearbeitet hatte. 1943 sollte das Medikament in einer Tagung der Gesellschaft vorgestellt werden. MÜHLENS wehrte sich dagegen, da er befürchtete, die Amerikaner könnten Kenntnis von dem Medikament erhalten und es zur Weiterentwicklung einer eigenen Malariatherapie verwenden. [Hansen, 1999]
Tatsächlich fiel das Sontochin den Amerikanern 1943 bei der Einnahme von Tunis in die Hände die Amerikaner hatten bereits von den französischen Truppen in Nordafrika von diesem neuen Medikament gehört und wurde von diesen zum weltweit bekannten Chloroquin weiterentwickelt. 1944 entwickelten CURD, DAVEY and ROSE das Proguanil für die Behandlung von Malaria falciparum, ELDERFIELD 1950 das Primaquin und Mefloquin wurde von amerikanischen Forschern während des Vietnamkrieges entwickelt. [Kakkilaya-4; Simpson, 1999]
Zurück zur Orientierung "Geschichte"
Die Entdeckung des Malariaüberträger eröffnete eine neue Front im Kampf gegen die Malaria. Die ersten Feldzüge galten den Brutstätten der Anophelesmücken. Viele der durchgeführten Trockenlegungen von Sümpfen zeitigten einen raschen Erfolg, so auch unter Herrschaft MUSSOLINIS in Italien. Dort wo die Trockenlegung nicht möglich war, griff man zu anderen Mitteln. 1913 gelang es beispielsweise der "Yellow Fever Commission" (Gelbfieberkomité) unter der Leitung von WILLIAM GORGAS, die Kanalzone in Panama von der Malaria zu befreien, nachdem man gezielt Öl in stehende Gewässer geschüttet hatte. Eine Ölschicht verunmöglicht den im Wasser lebenden Stechmückenlaven das Atmen. Die adulten Stechmücken wurden durch das Versprühen von Pyrethrum, einem Pflanzeninsektizid, vernichtet.
Die Methode war so erfolgreich, dass sie auch in den USA angewandt wurde: Die Malariasterberate verringerte sich dadurch in den Südstaaten bis 1940 auf einen Drittel. [Berenbaum, 1997, S. 334] 1947 wurde in den USA eine fünfjährige Kampagne zur Ausrottung der Malaria durch das Versprühen von DDT im Innern von Häusern eingeleitet. 1952 wurden die USA als malariafrei erklärt und das Programm beendet. In Spanien hatte die Zahl der Malariafälle während des Spanischen Bürgerkrieges (1936-1939) zugenommen. Trotz des Einsatzes von Pestiziden konnte sie bis in die 50er Jahre nicht gänzlich ausgerottet werden. Erst als Weiher und Seen mit Gambusia bestückt wurden, einer Fischart, welche sich von Stechmücken ernährt, konnte die Malaria besiegt werden. [Shell, 1997]
Zurück zur Orientierung "Geschichte"
1939 entdeckte der Schweizer Chemiker PAUL MÜLLER die Wirkung von DDT (Dichlordiphenyltrichlorethan) auf das Nervensystem der Insekten. [Encarta '97] Damit eröffneten sich in der Stechmücken- und Malariabekämpfung neue Möglichkeiten. In den USA sank die Anzahl der Malariafälle während den Jahren 1948-49 in den Bundesstaaten Alabama, Georgia, Mississippi und South Carolina auf 95 Fälle, nachdem man grosse Mengen DDT versprüht hatte. In Brasilien wurde 1941 ein nationaler Malariadienst eingerichtet unter dessen Leitung jährlich etwa drei Millionen Häuser mit DDT besprüht wurden. Dadurch sanken die Krankheitsfälle von 14'782 im Jahr 1945 auf 1'192 im Jahr 1949.
| Die Anwendung von DDT in der Malariabekämpfung, d.h. das Aufsprühen von DDT auf die Innenwände eines Hauses, muss unterschieden werden von der flächendeckenden Besprühung in der Landwirtschaft: Über die angepflanzten Produkte gelangte das in grossen Mengen gegen Schädlinge eingesetzte DDT in die Nahrungskette und damit auch in den Körper des Menschen, wo es sich langsam anhäufte und z.T. auch in die Muttermilch gelangte. Im Vergleich dazu sind die für die Malariabekämpfung eingesetzten Mengen relativ gering und die Gefahr der Verbreitung über die Nahrungskette ist weniger gross. Allerdings wurde in Südafrika relativ hohe Mengen an DDT in Muttermilch von Frauen festgestellt, welche in Gegenden leben, wo DDT gegen Stechmücken eingesetzt wurde. Auch Hinweise von neurologischen Veränderungen bei Babies in den betroffenen Gebieten wurden festgestellt. [Curtis, 1996] |
Zurück zur Orientierung "Geschichte"
Ermutigt durch diese frühen Erfolge, entwickelte die Weltgesundheitsorganisation (WHO) in den frühen 50er Jahren ein ehrgeiziges Projekt: Durch einen gleichzeitigen Angriff auf den Parasiten (mit Chloroquin) und den Überträger (mit DDT) sollte die Malaria weltweit ausgerottet werden. In "Man's mastery over Malaria" schrieb dessen Autor RUSSEL 1955: "Dies ist die DDT-Arä... zum ersten Mal ist es für eine Nation wirtschaftlich möglich, unabhängig von ihrem Entwicklungsstand und dem vorherrschenden Klima, die Malaria endgültig aus ihrem Staatsgebiet zu verbannen." [WHO, 1999, S. 53]
Das 1956 in die Tat umgesetzte Vorhaben war zu Beginn äusserst erfolgreich. Bereits 1962 waren 130'000 Menschen damit beschäftigt weltweit 100 Millionen Häuser mit DDT zu behandeln. Die Zahl der bekannten Malariafälle, die 1943 noch über 300 Millionen betragen hatte, fiel auf 100 Millionen im Jahr 1970. [Simpson, 1999] Hunderte von Millionen Dollar wurden investiert; einige Entwicklungsländer liessen 30-50% der gesamten Kosten im Gesundheitswesen in die Bekämpfung der Malaria fliessen. [Shell, 1997] In Sri Lanka fiel die Zahl der Malariafälle 1963, von über einer Million, auf weniger als 20. [WHO, 1999, S. 53] Besonders erfolgreich war das Programm in Europa: Bulgarien, Holland, Italien, Polen, Portugal, Rumänien, Spanien, Ungarn und Jugoslawien konnten die Malaria Ende der 60er Jahre ausrotten. [Bradley, 1996]
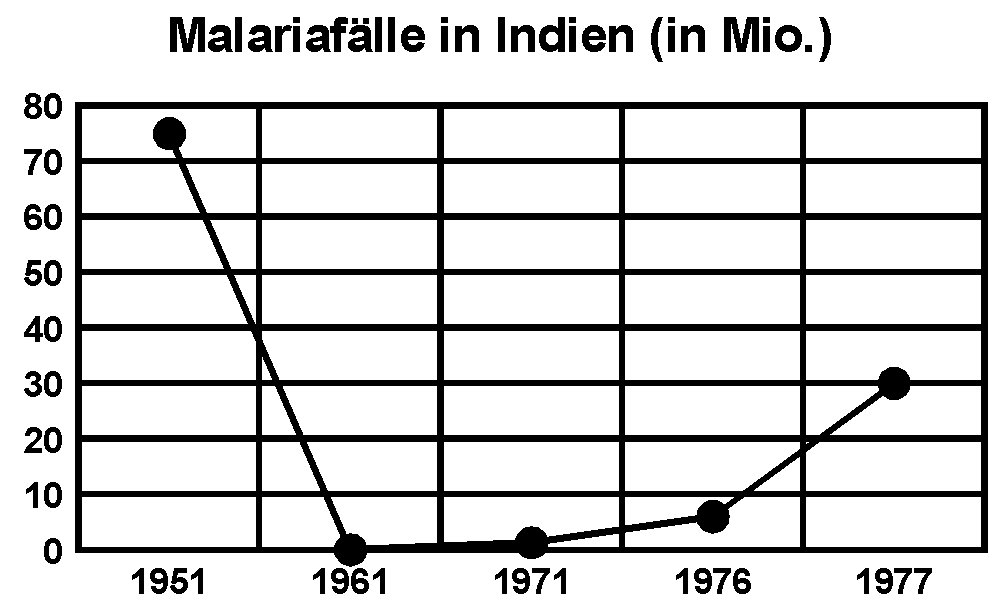
In Indien erkrankten anfangs der 50er Jahre jährlich etwa 75 Millionen an Malaria bei einer Gesamtpopulation von über 360 Millionen. 800'000 Menschen starben an den Folgen der Malaria. Das Malariaprogram der WHO wurde in Indien erstmals 1953 umgesetzt. Spezielle Teams, verantwortlich für eine Million Menschen sollten jährlich rund 2000 Häuser behandeln. In Gebieten mit saisonaler Malaria erfolgte die Behandlung einmal, in Gebieten mit ganzjähriger Malaria, zweimal pro Jahr. Pro Quadratmeter Wandfläche wurden zwei Gramm DDT versprüht. Der Erfolg war durchschlagend: 1961 wurden, bei einer Einwohnerzahl von 400 Millionen Menschen, nur noch 50'000 Malariafälle gemeldet.
Danach traten erste Rückschläge ein. In den 70er Jahren war DDT in Indien Mangelware. Bevölkerungswanderungen führten die Malaria wieder in Gebiete ein, in denen sie bereits als besiegt galt. Die Spannungen zwischen Indien und Pakistan führten zu einer weiteren Verknappung der Mittel für das Malariaausrottungsprogram. Bereits 1971 war die Anzahl der positiven Malariabefunde wieder auf 1.3 Millionen angestiegen, bei einer Bevölkerungszahl von 535 Millionen. 1975 verschärfte sich die Situation durch einen massiven Preisanstieg von DDT. Erschwerend kam hinzu, dass gleichzeitig eine massive Zunahme von Bewässerungsprojekten verzeichnet wurde. 1977 erkrankten bereits wieder 6 Millionen Menschen an Malaria, 1977 gar 30 Millionen. Die Malaria hatte Indien zurückerobert. In den 90er Jahren galten, abgesehen von bergigen Regionen über 1500 m, wenige Gebiete als malariafrei. [Edmundson, 1992]
Wie in Indien blieben auch in anderen Ländern Rückschläge ab den 60er Jahren nicht aus. Die wahllose Anwendung von DDT, das auch in der Landwirtschaft zunehmende Bedeutung erlangte, und anderen Insektiziden führte zu einer Resistenzbildung bei den Stechmücken. Waren im Jahr 1956 nur fünf resistente Stechmückenarten bekannt, so hatten bis 1968 38 Arten eine Resistenz gegenüber mindestens einem Insektizid erworben. [Berenbaum, 1997, S. 335] Ab 1975 stieg die Zahl der Malariafälle weltweit wieder an und 1985 hatten bereits 50 anopheline Arten Resistenzen gegenüber mindestens einem Insektizid entwickelt, wovon 11 wichtige Malariavektoren sind. [Simpson, 1999; WHO, 1989]
Zurück zur Orientierung "Geschichte"
2.7.3. Resistenz bei StechmückenBei Stechmücken können zwei Arten von Resistenzbildung auftreten, die sich grundlegend voneinander unterscheiden: Die biochemische Resistenz beruht auf einer Änderung im Stoffwechsel, welche es der Stechmücke ermöglicht, ein Insektizid zu harmloseren Produkten abzubauen. Die verhaltensbedingte Resistenz beruht auf einer Verhaltensänderung, wie beispielsweise dem Vermeiden von Insektiziden.Das in weiten Teilen Afrikas übliche Besprühen von Hütteninnenwänden mit dem Ziel die Mücken, welche dort ruhen, abzutöten, wurde teilweise dadurch vereitelt, dass nach einigen Generationen Stechmücken auftraten, die zwar noch immer empfindlich gegen das Insektizid waren, nun aber an den nicht besprühten Aussenwänden der Hütten ruhten. [Berenbaum, 1997, S. 335] In Indien traten Stechmücken auf, die nicht mehr in der Lage waren auf Wänden zu ruhen, welche mit DDT behandelt wurden, da das Vorhandensein von chlorierten Kohlenwasserstoffen das Nervensystem der Beinmuskulatur der Insekten beeinflusste. Die Stechmücken blieben nicht lange genug auf den behandelten Oberflächen sitzen, um eine tödliche Dosis des Giftes aufzunehmen. [Edmundson, 1992] |
Zurück zur Orientierung "Geschichte"
Durch die Resistenzbildung bei Stechmücken erlitt die Kampagne der WHO gegen die Malaria schwere Rückschläge. Mitte der 60er Jahre stieg die Zahl der Malariaerkrankungen weltweit wieder an. In Sri Lanka trat 1968 und 1969, nachdem die Vorbeugemassnahmen eingeschränkt worden waren, eine Malariaepidemie auf, die eine halbe Million Erkrankter umfasste. Eine weitere intensive Sprühbehandlung reduzierte die Zahl der Krankheitsfälle 1972 auf 150'000, doch bereits 1975 verzeichnete das Land, trotz dem massiven Einsatz von DDT, wieder gegen 400'000 Fälle. Die Malaria eroberte weltweit Gebiete zurück, in denen man sie längst besiegt glaubte. [Berenbaum, 1997, S. 335-336] Grösse Malariaepidemien traten 1974-1977 in Indien, 1976-1978 in der Türkei und 1985-1989 in Brasilien auf. [WHO, 1999, S. 54] China meldete 1975 neun Millionen Malariainfektionen, nachdem die Zahl 1961 auf eine Million gesunken war. Weltweit betrug die Zahl der Malariafälle 1975 das Zweieinhalbfache von 1961. [Joiner, 1997]
Die Bemühungen der WHO wurden zusätzlich durch die sich seit Anfang der 60er Jahren verbreitende Resistenz von Plasmodium falciparum gegen Chloroquin erschwert, die wahrscheinlich eine Folge von zu häufigem Gebrauchs in der Malariaprophylaxe und damit verbundenen Unterdosierungen war. In Fällen von resistenter Malaria musste auf Chinin zurückgegriffen werden. 1967 realisierte die WHO, dass die globale Ausrottung der Malaria ein aus verschiedenen Gründen nicht zu erreichendes Ziel war und die Aufmerksamkeit wandte sich der Kontrolle und Eindämmung der Krankheit zu. 1972 wurde das Ausrottungsprogram als gescheitert deklariert, ohne dass die WHO versucht hätte, die Malaria in den vor der Krankheit am meisten betroffenen Länder Afrikas zu bekämpfen. [Bradley, 1996; Malaria Capers]
Die Kampagne der WHO hatte zwar die Malaria in weiten Gebieten Europas, Nordamerikas und Asiens, sowie in Teilen der Karibik ausgerottet, gleichzeitig aber auch zu einer Verschiebung bei den verursachenden Erregern gesorgt. Die durch den zunehmend gegen Medikamente resistent werdenden Erreger Plasmodium falciparum verursachten Malariaerkrankungen stiegen in den Gebieten ausserhalb Afrikas von 15% aller Fälle in den frühen 70er Jahren auf 36% um 1988. [Joiner, 1997]
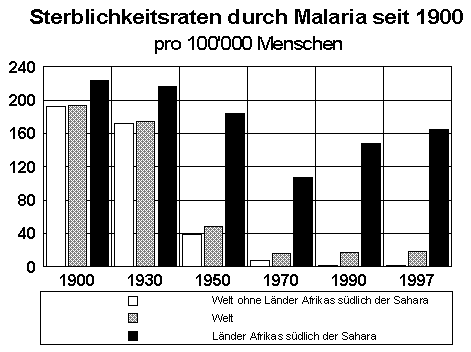
Quelle: WHO, 1999, S. 50
Zurück zur Orientierung "Geschichte"
Nachdem die Malariaausrottungskampagne gescheiter war, verlagerten sich die Aktivitäten rund um die Malaria zurück ins Labor. Obwohl nur wenige Mittel zur Verfügung standen, gelang es TRAGER und JENSEN 1976 den häufigsten Malariaerreger, Plasmodium falciparum, im Labor dauerhaft zu kultivieren. Obwohl die ersten Versuche zur Kultivierung von Plasmodium bereits 1912 durchgeführt wurden, konnten Plasmodien bis zu diesem Zeitpunkt nur für einen oder wenige Zyklen am Leben gehalten werden. Die Kultivierung ermöglichte es, neue Weg in der Medikamenten- und Impfstoffforschung einzuschlagen. Unterdessen kann auch das Leberstadium von Plasmodium falciparum und das Blutstadium von Plasmodium vivax kultiviert werden. [Simpson, 1999]
Zurück zur Orientierung "Geschichte"
Die "Zeittafel zur Geschichte der Malaria" dient einerseits als Zusammenfassung des oben wiedergegebenen Textes, andererseits als Überblick zu einer mehr als viertausendjährigen Auseinandersetzung, die bis zum heutigen Tag andauert.
Zurück zur Orientierung "Geschichte"
| 2000 v. Chr. | |
| 2000 v. Chr. | Erste schriftliche Zeugnisse der Sumerer. |
| 1600 v. Chr. | Hinweise auf Malaria finden sich in den weddischen Schriften Indiens.
Die Ägypter berichten über Malaria. |
| 600 v. Chr. | Die Malaria gelangt durch die Handelstätigkeit nach Griechenland. |
| ca. 500 v. Chr. | Qinghaosu, ein Extrakt aus Artemisia annua, wird in China gegen
Malaria benutzt.
HERODOT (484-425 v. Chr.) beschreibt die Verwendung von Moskitonetzen in Ägypten. |
| 400 v. Chr. | Der griechische Arzt HIPPOKRATES bringt Malaria mit Sumpfgebieten in Zusammenhang. |
| ca. 50 v. Chr. | Der Römer MARCUS TERENTIUS VARRO (116-27 v. Chr.) vermutet, dass kleine Tiere in den Sümpfen die Luft und das Wasser verseuchten und Krankheiten verursachten. |
| Zeitenwende | |
| 4. Jh. n. Chr. | Der indische Arzt SUSRUTA liefert in seinen Beschreibungen der hinduistischen Wedda-Medizin eindeutige Schilderungen der Behandlung von Malaria. |
| 16. Jh.
|
Da sich in den "medizinischen Schriften" der Maya und Azteken keine Hinweise auf Malaria finden, wurde die Krankheit wahrscheinlich durch Siedler und die Sklaverei in die neue Welt gebracht. |
| 1546 | Der Italiener GIROLAMO FRACASTORIUS stellt die Hypothese auf, dass es kleine Lebewesen gäbe, welche Krankheiten verbreiten würden. |
| 17. Jh. | |
| 17. Jh. | Die Indianer Südamerikas benutzen die Rinde des Cinchonabaumes als Heilmittel gegen Malaria. |
| 1628 | In seinem Werk "Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus" (Anatomische Schriften über die Bewegung des Herzens und des Blutes bei Tieren) gibt der englische Arzt HARVEY WILLIAM (1578-1657) eine genaue Darstellung des Kreislaufsystems wieder. Da er kein Mikroskop hatte, konnte er die Existenz der Kapillaren nicht beweisen, vermutete aber deren Existenz. |
| 1638 | Jesuiten aus Peru, bringen die von den Einheimischen verwendete Cinchonarinde (Chinin) nach Europa. |
| 1640 | Der Spanier HUAN DEL VEGO verwendet eine Tinktur aus der Rinde des Cinchonabaumes zur Behandlung der Malaria. |
| Mitte 17. Jh. | Der englische Arzt THOMAS SYDENHAM verwendet die Rinde von Cinchonabäumen zur Behandlung von Malaria. |
| 1661 | Der italienische Physiologie MARCELLO MALPIGHI (1628-1694) entdeckt mit Hilfe des Mikroskops die Lungenkapillaren und bestätigt damit das von WILLIAM HARVEY aufgestellte Konzept der Blutzirkulation. |
| 1668 | LEEUWENHOEK (1632-1723), dessen Mikroskope seiner Zeit weit voraus waren, bestätigt die Entdeckung des Kapillarsystems durch den italienischen Anatomen MARCELLO MALPIHI, indem er die Zirkulation der roten Blutkörperchen in den Kapillaren eines Hasenohrs zeigt. |
| 1678 | LEEUWENWHOEK gelingt die erste genaue Beschreibung der roten Blutkörperchen, und er beobachtet erstmals Protozoen, die er als "animalcules" bezeichnet. |
| 1696 | MORTON verfasst die erste klinische Schilderung der Malaria und ihrer Behandlung mit Cinchonarinde. |
| 1657 | Der Cinchonabaum gelangt nach Indien. |
| 18. Jh. | |
| 1717 | Der Italiener GIOVANNI LANCISI vermutet, dass Malaria von Stechmücken übertragen werden kann, ausserdem prägt er den Namen der Krankheit (mal aria = schlechte Luft) durch die Verbindung der Krankheit mit giftigen Dämpfen aus Sümpfen. |
| 1796 | SAMUEL HAHNEMANN (1745-1843) experimentiert mit Cinchonarinde und erleidet wenige Tage später einen Fieberanfall. Dieses Erlebnis führt zu seiner Theorie der Homöopathie. |
| 19. Jh. | |
| 1816 | GIZE studiert die Extraktion von kristallinem Chinin aus dem Cinchonabaum. |
| 1820 | PELLETIER und CAVENTOU extrahieren reines Chinin. |
| ca. 1830 | Der Schotte ROBERT BROWN (1773-1858) entdeckt bei Untersuchen von Pflanzenzellen den Zellkern. |
| 1846 | Die britische Marine führt eine Untersuchung über die Gründe von Fieberanfällen bei Matrosen durch. Die dabei neu angewendeten epidemiologischen Techniken Statistik und Kontrollversuch prägen nicht nur eine neue Wissenschaft, sondern beweisen auch die vorbeugende Wirkung der Chininprophylaxe. |
| 1847 | Der deutsche Anatom HEINRICH MECKEL (1808-1833) vermutet, dass das Hämozoin, ein in Malariaopfern gefundenes bräunlich-schwarzes Pigment, die Ursache der Krankheit sei. |
| 1856 | Der erst 18 Jahre alte englische Chemiker WILLIAM HENRY PERKINS entdeckt beim vergeblichen Versuch Chinin aus Anilin zu synthetisieren einen Purpurfarbstoff mit ganz neuen Eigenschaften. Seine Entdeckung führt zur Entstehung eines neuen Wirtschaftszweiges, der chemischen Industrie. |
| 1858 | Der Deutsche RUDOLF VIRCHOW (1821-1902) postuliert in seinem Werk "Die cellular pathologie", dass Zellen der Ort des Lebens und der Krankheit seien und Zellen nur aus Zellen entstehen könnten. |
| 1859 | Den Holländern gelingt es, den Cinchonabaum in Plantagen auf Java zu kultivieren, bald besitzen sie ein Chininmonopol. |
| 1861-65 | Während des Bürgerkrieges in den USA erkranken mehr als 50% der Truppen mindestens einmal jährlich an Malaria. |
| 1870 | Der Franzose LOUIS PASTEUR (1822-1895) vertritt die These, dass Krankheiten durch Mikroben verursacht werden können. |
| Der Brite PATRICK MANSON (1844-1922) entdeckt in China die Mikrofiliarien des Elephantasiserregers in Stechmücken. | |
| 1874 | Der Österreicher O. ZIEDLER synthetisiert erstmals DDT. |
| 1880 | Der Franzose CHARLES LOUIS LAVERAN (1845-1922) entdeckt den Erreger der Malaria. |
| 1885 | Der Italiener CAMILLO GOLGI (1844-1926) identifiziert die Malariaerreger Plasmodium vivax und Plasmodium malariae. |
| 1889 | SAKHAROV identifiziert den Malariaerreger Plasmodium falciparum. |
| 1891
|
D. L. ROMANOWSKY beschreibt eine Färbungsmethode
zur Identifizierung von Malariaparasiten;
Der Deutsche PAUL EHRLICH (1854-1915) entdeckt bei Versuchen mit künstlichen Farbstoffen an Malariaparasiten das Methylblau, das erste synthetisch hergestellte Arzneimittel. |
| 1894 | Der Brite PATRICK MANSON (1844-1922) vermutet, dass Malaria durch Stechmücken übertragen werden. |
| 1897 | Der Brite RONALD ROSS (1857-1932) zeigt Oozysten im Darmgewebe einer weiblichen Anophelesmücke und beweist damit, dass anopheline Stechmücken Überträger der Malaria sind. |
| 20. Jh. | |
| 1906 | PAUL EHRLICH (1854-1915) führt den Begriff der Chemotherapie ein und definiert diese als "Abtötung des Parasiten ohne erhebliche Schädigung des Organismus". |
| 1906-16 | Die "Yellow Fever Commission" eliminiert durch die Ausrottung von Aedes- und Anophelesmücken das Gelbfieber und die Malaria in der Panama Kanalzone, und ermöglicht damit ein zügiges Voranschreiten der Arbeiten. |
| 1914 | Das "Center for Disease Control and Prevention" in Atlanta schätzt die Zahl der Malariafälle in den USA auf 600'000. |
| 1924 | SCHULEMANN, SCHONHOFER und WINGLER synthetisieren Plasmoquin. |
| 1927 | JULIUS WAGNER VON JAUREGG (1857-1940) erhält den Medizinnobelpreis für seine Behandlungsmethode der tertiären Syphilis: Syphilis im letzten Stadium führt durch Gehirndegeneration zum Wahnsinn. Geschützt durch die Gehirn-Blutschranke konnte der Erreger nicht mit den damals bekannten Medikamenten behandelt werden. Da er aber äusserst hitzeempfindlich ist, wurden durch eine Malariainfektion ausgelöste, hohe Fieberschübe zur Heilung verwendet. Die Methode wurde bis in die Mitte der 50er Jahre eingesetzt, als neue Antibiotika eine Chemotherapie ermöglichten. |
| 1928 | Unter dem Regime MUSSOLINIS wird die Malaria im Gebiet des Pontinas ausgerottet, indem die Sumpfgebiete durch künstliche Kanäle entwässert werden. |
| 1930
|
MIETSCH, MAUSS und HECHT
isolieren Atebrin;
KNUNYANTS und CHELINTSEV synthetisieren Acriquine . |
| 1934 | Deutsche Forscher synthetisieren und untersuchen eine neue Substanz, das Resochin. |
| 1939 | PAUL MÜLLER entdeckt die die insektiziden Eigenschaften von DDT. |
| 1940er | Die Malaria wird in den USA ausgerottet. |
| 2. WK
|
Durch die japanische Besetzung von Java wird Chinin weltweit zur Mangelware, die Herstellung von künstlichen Malariamitteln erhält Priorität. |
| 1943 | Bei der Befreiung von Tunis von den Deutschen gelangt Sontochin, eine Modifikation von Resochin in die Hände der Amerikaner. Das Medikament wird leicht verändert unter dem Namen Chloroquin bekannt. |
| 1944 | CURD, DAVEY und ROSE
synthetisieren Proguanil für die
Behandlung von durch Plasmodium
falciparum verursachte Malaria.
Den Amerikanern R. B. WOODWARD und W. E. DOERING gelingt die Synthese von Chinin. |
| 1948 | HENRY EDWART SHORT,
PERCY CYRIL CLAUDE
GARNHAM, COVELL und SHUTE
identifizieren eine Gewebeform von Plasmodium
vivax in der Leber.
Der Schweizer Chemiker PAUL MÜLLER erhält den Nobelpreis für die Entdeckung der insektiziden Wirkung von DDT. |
| 1949 | SHORT u.a. entdecken Formen von Plasmodium falciparum in der Leber. |
| 1950
|
ELDERFIELD (USA) synthetisiert Primaquin;
Das erste Projekt zur Bekämpfung von Malaria durch den Einsatz von DDT wird lanciert. |
| 1953 | Die USA erklären ihr Staatsgebiet als malariafrei. |
| 1954 | GARNHAM u.a. entdecken das Leberstadium von Plasmodium
ovale.
Die ersten DEET-haltigen Insektenschutzmittel gelangen auf den Markt. |
| 1957 | Aus Südostasien wird erstmals über chloroquinresistente Plasmodium falciparum-Erreger berichtet. |
| 1958 | Die WHO initiiert Strategien zur weltweiten Ausrottung der Malaria. |
| 1959 | BRAY entdeckt das Leberstadium von Plasmodium
malariae.
Aus dem Amazonastiefland wird über chlroquinresistente Plasmodium falciparum Erreger berichtet. |
| 1966 | Zehn normalerweise in Affen vorkommende Plasmodienarten mit der Fähigkeit Menschen zu infizieren sind bekannt. |
| 1967
|
Die WHO realisiert, dass die globale Ausrottung der Malaria aus verschiedenen Gründen nicht realisierbar ist und lenkt ihre Aufmerksamkeit auf die Kontrolle der Krankheit. |
| 1969 | Die WHO ersetzt das gescheiterte "Global Eradication of Malaria Program" (das Program zur weltweiten Ausrottung der Malaria) durch eine Strategie zur Kontrolle der Malaria. |
| 1971 | Mefloquin wird erstmals zur Behandlung von Malaria eingesetzt. |
| 1972 | Der gegen die Malaria wirksame Hauptwirkstoff von Artemisia annua, das Artemisinin, wird in China isoliert. |
| 1976 | Ein israelischer Wissenschaftler entdeckt den gegen Stechmückenlarven
wirksame Erreger Bacillus thuringiensis israelensis (Bti.).
TRAGER und JENSEN gelingt die dauerhafte Kultivierung von Plasmodium falciparum in roten Blutkörperchen. |
| 1976-78 | LYSENKO u.a. formulieren eine Theorie des Polymorphismus von Plasmodium vivax-Sporozoiten. |
| 80er Jahre | Chloroquinresistente Plasmodium falciparum Erreger verbreiten sich im tropischen Afrika. |
| 1981 | Die WHO initiiert das Programm "Research and Training in Tropical Disease" mit dem Ziel neue Medikamente und Impfstoffe gegen die Malaria zu entwickeln |
| 1982 | BRAY und GARNHAM erklären Malariarückfälle durch eine latente Form von Schizonten (den Hypnozoiten) in der Leber. |
| 1987 | Der kolumbianischen Biochemiker MANUEL ELKIN PATARROYO entwickelt den ersten synthetischen Impfstoff gegen Malaria, den er 1992 der WHO übergibt. |
| 1992 | In Amsterdam wird die "Global Strategy for Malarial Control" (Globale Strategie zur Kontrolle der Malaria) initiiert. Ziel ist die Verminderung der Zahl der Todes- und Krankheitsfälle, sowie die sozialen und wirtschaftlichen Kosten der Malaria zu senken. |
| 1995 | Das "African Malaria Vaccine Testing Network", ein Netzwerk zur Austestung von Impfstoffen in Afrika, wird ins Leben gerufen. Mit dem neu geschaffenen Netzwerk sollen internationale Anstrengungen koordiniert werden. |
| 1997 | In Dakar (Senegal) wird die "Multilateral Initiative on Malaria" gestartet
mit dem Ziel Forschungsaktivitäten vermehrt auf die Bedürfnisse
der von der Malaria stark betroffenen Ländern auszurichten und zu
koordinieren.
Hoffman-La Roche stellt die Malariaforschung ein, das "Swiss Tropical Institute führt die Arbeit weiter. |
| 1998 | Die WHO, UNICEF, UNDP und die Weltbank starten das "Roll Back Malaria" Projekt. |
Bei der Zusammenstellung der Tabelle wurden folgende Quellen benutzt: Aronson, 1996; bednet-1; Benecker; Berenbaum, 1997, S. 253, 326-336; Berlin Online; Bradley, 1996-2; BSPE, 1992; Die Welt, 13.05.1998; Edmundson, 1992; Encarta '97; Forth, 1992, S. 84; IDRC, 1997; Infopedia 2.0; Infoplease Encyclopedia; Kakkilaya-4; Lafferty-3; Malaria History; McConnel, 1998; NAP, 1996; Nchinda, 1998; Nickel, 1996; Nkwonta; Nobel Lectures, 1999; Pathologists; Rosenthal; Shell, 1997; Simpson, 1999; Sherman, 1998, S. 3-10, 341-343; Spektrum, 06.1999; TROPMED; WHO, 1999, S. 49-63.
Zurück zur Orientierung "Geschichte"
|
|
|
|
Fragen, Anregungen oder Korrekturanmerkungen an mattgig@freesurf.ch sind willkommen.
Matthias Giger, Oktober 1999 (Update: 12.04.2004)